Los ventiladores por sí solos no nos salvarán
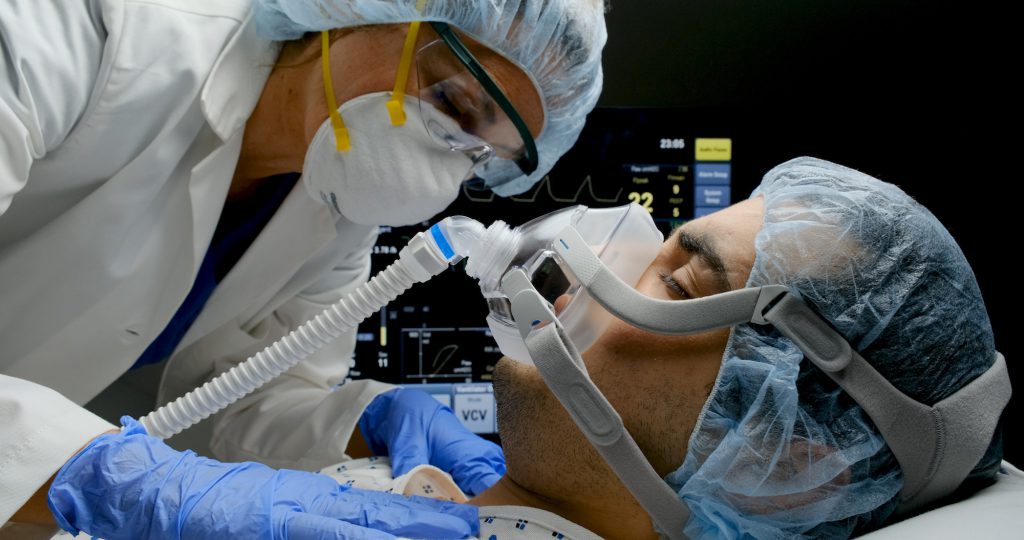
Durante un turno excepcionalmente tranquilo en la unidad de terapia intensiva, Barbara (seudónimo), la médica que se encontraba de guardia, me pidió a mí y a los médicos residentes que se encontraban presentes que tomáramos asiento alrededor de la mesa de la sala de descanso del personal. Para enseñarnos cómo leer las curvas en el monitor de un ventilador, nos instruyó a todos a inhalar y exhalar, siguiendo el ritmo de la máquina. Todos, en silencio, inhalamos y exhalamos, llenando y vaciando nuestros pulmones de aire, imitando las ondas del monitor. Este aprendizaje auto-reflexivo sobre la respiración normal (y anormal) es la forma como los ventiladores se van incorporando en el trabajo diario de un profesional de terapia intensiva.
Mientras realizaba trabajo de campo en Buenos Aires, Argentina, en el 2018, para mi doctorado en antropología médica, pasé muchas horas aprendiendo mucho sobre el simple acto de respirar. Fui testigo de la compleja e íntima relación que se da entre los ventiladores, los pacientes y los médicos que trabajan en las unidades de cuidados intensivos. Al notar el marcado contraste entre los pacientes luchando conectados a la ventilación mecánica y mis pulmones sanos, recordaba constantemente que muchas veces notamos la presencia de las cosas a través de su ausencia.
Debido a los severos síntomas respiratorios que pueden resultar por el nuevo coronavirus, los ventiladores han sido parte esencial de la respuesta ante la pandemia del COVID-19. Desde el inicio del brote, los ventiladores han sido elogiados, mitificados, politizados y demonizados, entre muchas cosas más. En marzo, el temor a un desabasto de ventiladores acaparó las controversias en torno a la respuesta a la pandemia. Y mientras los profesionales de salud son celebrados como héroes, estas máquinas de ventilación mecánica se han convertido en fichas de canje de los debates políticos y en una moneda de cambio tanto en las relaciones nacionales como las internacionales. Los ventiladores han sido enviados desde China a Italia, y desde California a Nueva York. Mientras la industria biomédica incrementó su producción, las fábricas automotrices, como Ford y General Motors, empezaron a construir versiones simplificadas de máquinas para ayudar a respirar.
Ahora, a mediados de mayo, Estados Unidos se encuentra con un superávit de ventiladores y el presidente Donald Trump, quien se autoproclamó “rey de los ventiladores,” está planeando despachar una parte de ellos a países que los necesitan.
No obstante, lo que falta en muchas de estas discusiones es un hecho obvio pero fundamental: los ventiladores no se manejan solos. Aunque su producción está alcanzando la demanda a nivel global, los ventiladores necesitan personal calificado –y saludable, tanto de forma física como psicológica– para ser operados correctamente. Un paciente ventilado requiere la atención de por lo menos dos profesionales de la salud por turno.
La pandemia ha hecho que la ya existente escasez de personal entrenado en cuidados intensivos se haga más evidente. El personal de salud está trabajando turnos largos, extenuantes y en condiciones muy difíciles: están en un mayor riesgo de ser infectados por el virus, su vida familiar ha sido trastornada y ahora más que nunca son susceptibles al síndrome de burn out. Tener una abundancia de ventiladores sin el personal para manejarlos –o con personal que está saturado, agotado o enfermo con el virus– no es la solución.
Cuando me senté junto a Bárbara y los residentes de la UCI en Buenos Aires en 2018, nunca me hubiera imaginado que los ventiladores serían los protagonistas de una pandemia. La respiración es una función vital. Ahora a todos nos han hecho recordar exactamente cuán vital es.
En la UCI, los pacientes más agudos están literalmente sin aliento. Estos pacientes son sedados, intubados y conectados a un ventilador que aporta el soporte respiratorio necesario. Como atestigüé en las unidades de cuidados intensivos en Argentina, incluso cuando están sedados, los pacientes a veces se resisten a la intubación y deben ser amarrados. Cuando encuentran sus vías respiratorias bloqueadas por un tubo en la garganta, muchas veces intentan quitárselos solos. Además, aparece lo que se llama “delirio de UCI“: algunos pacientes dicen haber experimentado confusión sensorial intensa y alteración emocional, como alucinaciones, delirios y paranoia durante su sedación.
Es importante señalar que, aunque los ventiladores son una parte integral de los cuidados intensivos, no son terapéuticos porque no curan aquello que está padeciendo el paciente. La ventilación solamente aporta el soporte respiratorio adicional y compra tiempo.
Tal como sabe cada intensivista, conectar a alguien al respirador –y desconectarlo– es una operación extremadamente delicada que presenta al menos tantos riesgos como ventajas. Primero, los pacientes ventilados tienen un riesgo mayor de infección bacteriana. Además, cuando se hace de manera incorrecta, la ventilación puede causar una lesión pulmonar aguda. La vida después del respirador casi siempre requiere algún tipo de rehabilitación física y algunos pacientes tienen experiencias de síntomas similares a los del estrés postraumático, lo que se llama “post-intensive care syndrome” (síndrome post-terapia intensiva). Sin embargo, tal como aprendí durante mi investigación en unidades de cuidado intensivo, muchas veces –y más ahora en los tiempos de COVID-19– la ventilación es un último recurso necesario.
Conectar a alguien al respirador presenta tantos riesgos como ventajas.
Los médicos deben tomar en cuenta varios detalles de la historia clínica del paciente y hacer varias consideraciones sobre los riesgos bajo presión extrema. “Cuando conectas alguien a un ventilador tienes que tomar en consideración distintos factores: ¿el paciente tiene alguna condición respiratoria o cardiaca previa? ¿Está en riesgo de falla en alguno de sus órganos?”, explica el doctor Luca Bastia, un amigo personal e intensivista en Milán, Italia. Los médicos luego tienen que determinar los ajustes del ventilador basado en el peso del paciente, los niveles de oxígeno en la sangre y el número de respiros por minuto.
Después de establecer estos parámetros, la máquina realiza la tarea de empujar el aire oxigenado y respirable por el tubo y hasta los pulmones del paciente. Los pulmones se llenan de aire y el pecho se infla y luego se desinflla, deshaciéndose del dióxido de carbono. La calibración experimentada de esta compleja máquina –¿Cuánto oxígeno? ¿Cuánta presión? ¿Por cuánto tiempo?– es un aspecto fundamental del entrenamiento y del trabajo de los intensivistas. “Modificar los niveles del ventilador según la reacción del paciente es un arte”, dice Bastia.
Ahora, con más datos y más experiencia clínica manejando el COVID-19, los médicos de la UCI están cuestionando la eficacia de utilizar técnicas comunes de ventilación. El virus afecta a los pulmones de manera diferente que otras condiciones respiratorias más familiares, como la neumonía bacteriana severa, por lo que el tiempo y los niveles de la ventilación están siendo continuamente reconsiderados. Por esta razón, y porque datos iniciales estiman que el 24.5 por ciento de los pacientes con COVID-19 que estuvieron conectados a ventiladores fallecieron, este método se está usando cada vez con mayor cuidado. En su lugar, los médicos están encontrando éxito con algunos pacientes con métodos no invasivos como las cánulas nasales de alto flujo, tubos que se ponen bajo la nariz y que soplan aire caliente oxigenado en la vía aérea. Otra solución de baja tecnología que ha mostrado promesa es poner los pacientes boca abajo, una técnica llamada “decúbito prono,” para que los pulmones puedan expandirse y facilitar así la respiración.
Antes de la pandemia por el coronavirus, el personal de salud en países ricos, como Estados Unidos y el Reino Unido, raramente tuvo que enfrentarse ante el dilema de decidir qué pacientes debían recibir los ventiladores cuando no había suficientes para todos. Pero en los últimos meses, en las alas de COVID-19 de hospitales de Lombardía, Italia, hasta los de Nueva York, los intensivistas han debido lidiar con estas decisiones, a veces construyendo ventiladores artesanales o conectando dos pacientes a un solo respirador.
Los profesionales de salud han denunciado la injusticia de “la distribución equitativa” y han expresado la angustia que genera ser enfrentados a estas decisiones. Los intensivistas italianos se enfrentaron con esta situación devastadora en el pico del brote en el país durante marzo y abril, y fueron obligados a operar bajo la pauta de “maximizar los beneficios para el máximo número de personas”.
Recientemente, la Sociedad Argentina de Terapia Intensiva publicó una carta abierta de una intensivista pidiendo que el público se acuerde de los que conectan los ventiladores: “cuando hablen de respiradores, lo correcto es …: No nos pidan a los profesionales de la salud que hagamos justicia distributiva con los respiradores, decidiendo con carga moral y ética desbordante quién sí y quién no”.
Hablar de “justicia distributiva con los respiradores” puede parecer una aseveración muy fuerte. Pero durante mi investigación observé cómo médicos, médicas, enfermeros y enfermeras –enfrentados a la falta de material, frustraciones administrativas y estrés personal– toman decisiones que van mucho más allá de las competencias clínicas para las que fueron entrenados.
En las unidades de cuidados intensivos de todo el mundo, los profesionales de salud ya tienen la tarea de evaluar cómo tratar de la mejor manera un virus desconocido. Pero ahora también se les pide que asuman las responsabilidades sociales y morales que vienen con la falta de recursos. Y tomar estas decisiones mientras se trabaja bajo condiciones de alto estrés afecta a pacientes y al propio personal médico –una realidad que se hizo trágicamente latente tras los recientes suicidios de Lorna Breen, médico de urgencia de Nueva York y Daniela Trezzi, enfermera de Terapia Intensiva en Lombardía, entre otros–.
Algunas de las intervenciones que los gobiernos locales y nacionales podrían realizar para hacer que el personal de salud se sienta más apoyado es proveerles servicio de guardería, acceso a pruebas y brindar servicios de salud mental. Los respiradores artificiales que introducen oxígeno en los pulmones de los pacientes enfermos no pueden funcionar si el personal que los opera se queda sin aire.
Aunque sea innegable que los ventiladores siguen siendo críticos para tratar a los pacientes con COVID-19 y que es importante invertir en la innovación de estos aparatos, también queda claro que las máquinas por sí solas no nos salvarán –raramente lo hacen–.